Artikel verschenen in Nutrinews september 2013
Ijzer is een van de meest voorkomende metalen op aarde. Bij mensen komt een ijzerdeficiëntie nochtans vaak voor. Voldoende ijzer is essentieel voor een goede gezondheid. Wat moeten we eten om voldoende ijzer in te nemen? Waarom is ijzer zo belangrijk voor ons lichaam? Wat doet ons lichaam met ijzer? Zijn er mensen die meer risico lopen op een ijzertekort? Dit artikel geeft antwoord op deze vragen.
KORT
Ijzer is essentieel voor ons lichaam. Zonder ijzer is zuurstoftransport doorheen ons lichaam niet mogelijk. We halen ijzer uit de voeding in de vorm van haemijzer en non-haemijzer. Beide vormen worden voornamelijk opgenomen ter hoogte van het duodenum. De opname kan beïnvloed worden door tal van factoren. Een ijzertekort zal onder meer de ijzeropname stimuleren. Een belangrijk hormoon dat bij dit proces is betrokken, is hepcidine. Kinderen, adolescenten, zwangere vrouwen en premenopauzale vrouwen hebben een verhoogd risico op een ijzertekort. Ook pathologische aandoeningen kunnen meespelen, zoals gastro-intestinale bloedingen en bariatrische chirurgie. Een ijzerdeficiëntie kan aanleiding geven tot een anemie. Vandaar het belang om voldoende ijzer op te nemen via de voeding en mogelijke oorzaken van een ijzerdeficiëntie tijdig te voorkomen of te behandelen.
Ijzer is essentieel. Het is betrokken in tal van centrale processen in ons lichaam. De belangrijkste functie van ijzer is het zuurstoftransport doorheen ons lichaam: ijzer is de belangrijkste bouwstof van hemoglobine dat aanwezig is in de erytrocyten. Ijzer is eveneens betrokken bij de energieproductie in cellen, bij de productie van een aantal enzymen zoals de cytochromen en bij het immuunsysteem (1).
Ijzer in de voeding
Ijzer komt in twee verschillende vormen voor in de voeding: als haemijzer en als non-haemijzer. Haemijzer zit alleen in dierlijke producten zoals vlees, gevogelte en vis. Non-haemijzer is aanwezig in zowel dierlijke als plantaardige producten zoals bonen, noten, gedroogd fruit, volkoren producten en donkergroene bladgroenten. Non-haemijzer vertegenwoordigt de meerderheid (85-90 %) van ijzer afkomstig uit de voeding. De bijdrage van haemijzer is beperkter en bedraagt 15-10 %. De biologische beschikbaarheid van haemijzer is echter hoger dan deze van non-haemijzer (2). De gemiddelde absorptie van haemijzer bedraagt 20-30 %, die van non-haemijzer 5-15 %. Bepaalde factoren in de voeding kunnen de absorptie van non-haemijzer bevorderen: de gelijktijdige inname van minstens 50 g vlees, vis of gevogelte (Meat Fish Poultry of MFP-factor) en vitamine C-rijke voedingsmiddelen zoals groenten en fruit. Andere kunnen de intestinale absorptie ervan verhinderen. De mineralen calcium, zink, magnesium en koper treden in competitie met de absorptie van non-haemijzer. De consumptie van voedingsmiddelen die fytaten (in graanproducten, bonen, noten en zaden), polyfenolen (in o.m. thee, koffie, wijn) en oxalaten (in o.m. spinazie, rabarber, cacao, amandelen) bevatten, beperken eveneens de opname van non-haemijzer omdat deze stoffen er een onoplosbaar complex mee vormen. Ook sommige sojaproteïnen kunnen de opname van non-haemijzer inhiberen. De absorptie van haemijzer wordt alleen negatief beïnvloed door het mineraal calcium geconsumeerd binnen dezelfde maaltijd. Tot nu toe heeft men geen schadelijke gevolgen van deze interactie kunnen aantonen als de dosis van 2000 mg calcium per dag bij volwassenen en 1200 mg per dag bij kinderen niet wordt overschreden.
Een evenwichtige, gevarieerde voeding die voldoende ijzerhoudende voedingsmiddelen en veel groenten en fruit bevat, kan in een adequate ijzerinname voorzien (3). Daarnaast kan ijzerfortificatie van de voeding verder bijdragen tot de preventie en behandeling van een ijzerdeficiëntie, op voorwaarde dat hiervoor een strategisch uitgekiemd fortificatiebeleid is opgezet (4). In het Verenigd Koninkrijk is het ijzerfortificatiebeleid er bijvoorbeeld niet in geslaagd om de gemiddelde ijzerstatus van de bevolking te bevorderen door mogelijk te weinig efficiënte voedingseducatie en een inadequate verrijkingsstrategie (5). Ter preventie van een ijzerdeficiëntie en ter behandeling van een lage ijzerstatus is informatie en educatie over een evenwichtig, gevarieerd en lekker voedingspatroon belangrijker dan wijzen op individuele inhibitoren en bevorderaars van de ijzeropname.
Actuele ijzerinname
Volgens de laatste Belgische Voedselconsumptiepeiling van 2004 bedraagt de gemiddelde ijzerinname 13 mg per dag (SD 3.2) bij mannen en 9,6 mg per dag (SD 2.5) bij vrouwen. De belangrijkste bron van ijzer is brood (16 %), gevolgd door vlees (± 12 %), aardappelen (6 %) en ontbijtgranen (6 %) (6).
Een studie bij Vlaamse kleuters toont aan dat de jongens gemiddeld 7,4 mg ijzer per dag (±2.3) innemen en de meisjes 6,7 mg per dag (±2.8). De belangrijkste bronnen van ijzer bij kleuters zijn in dalende volgorde brood, vlees en vleeswaren, ontbijtgranen en zoete snacks (7).
In een studie bij Europese adolescenten, inclusief Vlaamse tieners, ligt de gemiddelde ijzerinname bij de adolescente jongens op 13,8 mg per dag en bij meisjes op 11 mg per dag. De belangrijkste bronnen van ijzer bij tieners zijn vlees, brood en ontbijtkoeken (8). Deze gegevens komen overeen met de gegevens uit een oudere Vlaamse studie bij adolescenten (9). De gemiddelde ijzerinname bij Vlaamse jonge vrouwen (18-39 jaar) bedraagt 10,6 mg per dag en de belangrijkste bronnen zijn graanproducten, vlees, vleeswaren en groenten (10).
Hoeveel ijzer hebben we nodig?
Het menselijk lichaam bevat in totaal ongeveer 3,5 tot 5 g ijzer, waarvan het grootste deel aanwezig is in hemoglobine (11). Dagelijks verliezen we echter gemiddeld 1 tot 2 mg ijzer via epitheelcellen van het gastro-intestinale stelsel, de huid en de urinewegen en door vochtverlies via bijvoorbeeld zweten, tranen, menstruatie en ander bloedverlies (figuur 1) (2). Dit verlies moet worden gecompenseerd door ijzer in te nemen via de voeding (2,11). Uit onderzoek blijkt dat de voeding 13 tot 18 mg ijzer per dag zou moeten bevatten om 1 mg te kunnen absorberen (2). De vereiste ijzerinname is echter individueel verschillend - een lage ijzerstatus verhoogt bijvoorbeeld de absorptie en vice versa - en hangt ook af van het voedingspatroon en de invloed hiervan op de ijzerabsorptie. In België wordt er een gemiddelde biobeschikbaarheid gehanteerd van 15 %. De aanbevolen dagelijkse hoeveelheid (ADH) ijzer voor België is weergegeven in tabel 1 in functie van geslacht en leeftijd (1).
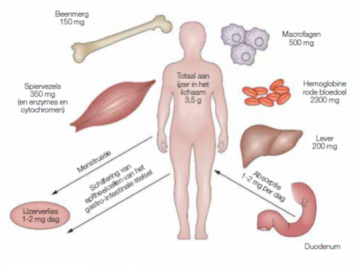
Figuur 1 - Ijzerhomeostase in een gezonde toestand (11)*
|
Leeftijd |
Aanbevolen ijzerinname (mg/dag) |
|---|---|
|
Zuigelingen |
|
|
0 – 6 maand |
* |
|
7 – 11 maand |
6,2 ** |
|
Kinderen |
|
|
1 – 3 jaar |
3,9 |
|
4 – 6 jaar |
4,2 |
|
7 – 10 jaar |
5,9 |
|
Jongens |
|
|
11 – 14 jaar |
9,7 |
|
15 – 18 jaar |
12,5 |
|
Meisjes |
|
|
11 – 14 jaar |
21,8 |
|
15 – 18 jaar |
20,7 |
|
Volwassen man |
9,1 |
|
Volwassen vrouw |
19,6 |
|
Post-menopauze |
7,5 |
|
Zwangerschap |
*** Een supplement van ijzersulfaat wordt aanbevolen gedurende de tweede helft van de zwangerschap |
|
Borstvoeding |
10 |
* Door de bij de geboorte aanwezige ijzerreserve kan de voldragen pasgeborene gedurende de eerste 3 tot 5 levensmaanden het merendeel van zijn behoeften dekken. Deze behoeften worden aangevuld door moedermelk en/of zuigelingenmelk waarvan de samenstelling beantwoordt aan de normen van de Europese richtlijn en van de Belgische wetgeving.
** De biologische beschikbaarheid van voedingsijzer vertoont sterke variaties tijdens deze periode.
*** De ijzerabsorptie neemt gedurende het tweede trimester van de zwangerschap met 50 % toe en kan tijdens het derde trimester tot 4 maal de norm toenemen.
Aanbeveling versus inname
Als we de actuele ijzerinname in de bovengenoemde studies vergelijken met de aanbevelingen in tabel 1 stellen we vast dat in België meer dan 90 % van de volwassen mannen voldoet aan de ijzeraanbeveling, van de volwassen vrouwen iets meer dan 70 % (12). Bij de Vlaamse kleuters neemt 65 % van de kleuters jonger dan vier jaar voldoende ijzer in, maar slechts 45 % van de kleuters ouder dan vier jaar (7). Wat de Europese adolescenten betreft voldoen nagenoeg alle jongens aan de aanbevolen inname, bij de meisjes heeft meer dan 87 % een adequate inname (8).
Hoe geraakt ijzer op de plaats waar het nodig is?
Ijzer wordt geabsorbeerd door de enterocyten van vooral het duodenum en het bovenste deel van het jejunum. Het absorptiemechanisme is verschillend voor non-haemijzer en haemijzer (figuur 2).
Alvorens het kan worden opgenomen door de enterocyten moet het eerst door maagzuur of het duodenaal cytochroom B (Dcytb), een reductase enyzm, worden gereduceerd van ferri-ijzer (Fe3+) naar ferro-ijzer (Fe2+). Fe2+ kan vervolgens worden geabsorbeerd via de divalente metaaltransporter 1 (DMT1), gelokaliseerd op het apicale membraan (aan de buitenkant) van de enterocyten. Vitamine C bevordert de omzetting van Fe3+ naar de absorbeerbare vorm Fe2+ en zo dus ook de opname van ijzer.
Haemijzer heeft zijn eigen transportsysteem via vermoedelijk het haemcarrierproteïne 1 (HCP1), een proteïne dat eveneens aanwezig is op het apicale membraan van de enterocyten. In de enterocyten wordt haemijzer door haemoxygenase 1 (Hox1) verder gesplitst in Fe2+ en bilirubine.
Vanaf het moment dat Fe2+ is opgenomen in de enterocyten volgen beide vormen van ijzer hetzelfde reactiepad. Als de vraag van het lichaam naar ijzer laag is, kan ijzer opgeslagen blijven in de enterocyten in de vorm van ferritine. Zodra het lichaam ijzer nodig heeft, verlaat ijzer de enterocyten en wordt het in de circulatie vrijgezet door ferroportine, een ijzertransporter die aanwezig is op het basolaterale membraan (aan de binnenkant) van de enterocyten. Op dat moment wordt Fe2+ door hephaestine geoxideerd naar Fe3+ zodat het kan worden gebonden aan transferrine, het belangrijkste transporteiwit voor ijzer in het plasma. Zo wordt ijzer getransporteerd naar cellen die ijzer nodig hebben en waar het ten slotte wordt opgenomen via de transferrine receptor 1 (TfR1). Ijzer kan ook als reserve worden opgeslagen in het reticulo-endotheliale systeem (onder andere in de lever) in de vorm van ferritine of hemosiderine (11,13,14).
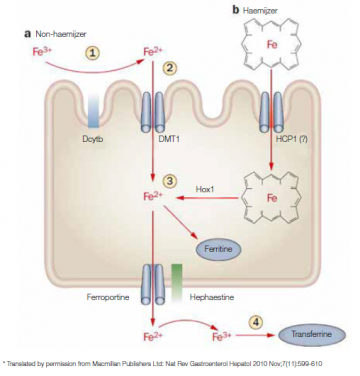
Figuur 2: Absorptiemechanisme voor non-haemijzer en haemijzer in het duodenum (11)*.
Hoe wordt de ijzerhomeostase geregeld?
De ijzerabsorptie en het -transport worden gestimuleerd door lage ijzerreserves, de vorming van rode bloedlichaampjes of erytropoëse, zuurstoftekort in de weefsels of hypoxie, zwangerschap en inflammatie (2). Wanneer de ijzerreserves hoog zijn, vermindert de ijzeropname waardoor we worden beschermd tegen de toxische effecten van een teveel aan ijzer.
Het belangrijkste hormoon dat betrokken is bij de ijzerregulatie is hepcidine. Het wordt gesecreteerd door de lever (figuur 3). Hepcidine is een negatieve regulator van de ijzerabsorptie in de dunne darm, het ijzertransport door de placenta en de ijzervrijstelling uit macrofagen. De expressie van hepcidine verhoogt dus wanneer het lichaam weinig ijzer nodig heeft. Hepcidine beperkt de vrijstelling van ijzer door zich te binden aan de ijzerexporter ferroportine die aanwezig is op de intestinale enterocyten, de macrofagen en de hepatocyten. Deze binding veroorzaakt een internalisatie van de transporter met degradatie tot gevolg. In de enterocyten gaat dit gepaard met een verminderd transport van ijzer over het basolaterale membraan en dus ook met een verminderde absorptie van ijzer uit de voeding. In de lever en de reticulo-endotheliale macrofagen vermindert de vrijgave van ijzer uit de hepatische ijzerreserve en de macrofagen. Het gevolg is een negatieve ijzerbalans en ijzer dat opgesloten zit in de hepatocyten en de macrofagen. De synthese van hepcidine wordt gestimuleerd door ontstekingen en bij ijzeropstapeling (13-15). In recente studies is aangetoond dat hepcidine een belangrijke rol speelt in de lage ijzerstatus van obese personen. Dit is te verklaren door het feit dat obesitas gekenmerkt wordt door een chronisch lage ontstekingsgraad die op zijn beurt de productie van hepcidine stimuleert (16).
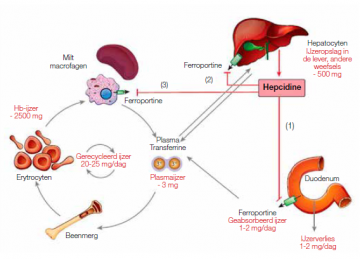
Figuur 3 - Centrale rol van hepcidine in de ijzerregeling (13).
Ijzerdeficiëntie
Wereldwijd is ijzerdeficiëntie een van de meest voorkomende nutritionele deficiënties. Het ontstaat wanneer de ijzerabsorptie niet voldoet aan de vereisten van het lichaam. Een ijzerdeficiëntie ontstaat via een gradueel proces. Eerst zijn er verlaagde ijzerreserves, daarna is er weinig of geen erytropoëse meer om uit te komen bij de meest ernstige vorm, namelijk een ijzerdeficiënte anemie. Het is zeer belangrijk om de onderliggende oorzaak van een ijzerdeficiëntie te identificeren en te behandelen. Verschillende oorzaken kunnen aan de basis liggen van een ijzerdeficiëntie: te weinig ijzer innemen, een verminderde ijzerabsorptie of -transport, een fysiologisch verlies van ijzer of chronisch bloedverlies van pathologische oorsprong (17).
Een anemie kan ook nog andere oorzaken hebben dan een tekort aan ijzer. Een vitamine B12-tekort leidt tot pernicieuze anemie, een vorm van bloedarmoede. Een foliumzuurtekort kan aanleiding geven tot een macrocytaire anemie. Ook malaria kan door verlies en aantasting van rode bloedcellen bloedarmoede veroorzaken.

Figuur 4 - Visuele voorstelling van ijzerdeficiëntie, anemische ijzer-deficiëntie en anemie.
Veel patiënten ondervinden geen symptomen van een ijzerdeficiëntie of de symptomen zijn aspecifiek, bijvoorbeeld vermoeidheid, futloosheid, bleekheid en/of picagedrag (niet-eetbare dingen eten). Het meest ernstige gevolg van een ijzerdeficiëntie is een anemie die gepaard gaat met zwakte, hoofdpijn, prikkelbaarheid en verschillende gradaties van vermoeidheid (18).
De Wereld Gezondheidsorganisatie definieert een niet-anemische ijzerdeficiëntie bij vrouwen als een ferritinegehalte lager dan 15 µg/L en een hemoglobinewaarde gelijk of hoger dan 12 g/dL. Bij een anemische ijzerdeficiëntie is het ferritinegehalte lager dan 15 µg/L en de hemoglobinewaarde hoger dan 12g/dL. Bij een anemie is de hemoglobinewaarde lager dan 12 g/dL. Deze waarden zijn leeftijd- en geslachtspecifiek (19). Uit een recente Belgische studie bij zwangere vrouwen bleek dat ongeveer 4 % van de zwangere vrouwen anemisch was tijdens het eerste trimester van de zwangerschap. Dit percentage liep op tot 21 % in het derde trimester. Ongeveer 23 % van de zwangere vrouwen had een niet-anemisch ijzertekort in het derde trimester en 16 % had een anemisch ijzertekort tijdens dit laatste trimester (20). In een cross-sectionele studie in een Brussels ziekenhuis was de prevalentie van een anemie in het derde trimester eveneens hoger (24,3 %) dan in het eerste trimester (6,2 %). Opvallend in deze studie was dat anemie in het eerste trimester van de zwangerschap frequenter voorkwam bij vrouwen van Arabische of Turkse oorsprong dan bij vrouwen met een Westerse etniciteit (21). In een Vlaamse studie bij jonge vrouwen (18-39 jaar) werd bij 5 % van hen een anemie vastgesteld, bij 3 % een anemische ijzerdeficiëntie en bij 20 % een niet-anemische ijzerdeficiëntie (9). Een niet-anemische ijzerdeficiëntie kan gepaard gaan met vermoeidheid, lagere werkcapaciteiten en snel buiten adem zijn. Het kan aanleiding geven tot een foetus met een lager geboortegewicht maar ook tot vroeggeboorte en prenatale sterfte. Bij de pasgeborene kan het verder problemen veroorzaken bij de ontwikkeling van het denkvermogen en van de spiercoördinatie. Bovenstaande cijfers pleiten duidelijk voor een uitgekiend ‘ijzersterk’ voedingsbeleid ter preventie van een ijzerdeficiëntie voor en tijdens de zwangerschap. Daarnaast is er nood aan een specifiek voedings/suppletiebeleid tijdens de zwangerschapsperiode.
Wereldwijd is een anemische ijzerdeficiëntie nog altijd een van de belangrijkste nutritionele tekorten. In 2002 werd dit aanzien als een van de belangrijkste factoren die bijdroegen tot de totale ziektelast. Anemie komt voor bij 24,8 % van de totale wereldbevolking. De hoogste percentages komen voor bij kleuters (47,4%, 95% CI: 45,7–49,1), de laagste bij volwassen mannen (12,7%, 95% CI: 8,6–16,9%). De zwaarst getroffen bevolkingsgroep in absolute cijfers is die van niet-zwangere volwassen vrouwen (468,4 miljoen, 95% CI: 446,2–490,6). In West-Europa wordt dit beschouwd als een mild risico voor de volksgezondheid voor de bevolkingsgroepen kleuters en zwangere vrouwen (22).
Behandeling van ijzerdeficiëntie
De behandeling van een ijzerdeficiëntie hangt af van de ernst van de pathologie en van de toestand van de patiënt. Bij een niet-anemische ijzerdeficiëntie zijn een onderbouwd voedingsadvies en begeleiding voldoende om de ijzerstatus te optimaliseren (23). In de overige situaties is een orale ijzertherapie een goedkope en effectieve behandeling zolang de patiënten het supplement getrouw innemen. De therapietrouw voor dergelijke supplementen blijkt laag omdat ze vaak gastro-intestinale klachten veroorzaken zoals misselijkheid, constipatie en diarree. Om ervoor te zorgen dat de ijzerreserves volledig zijn aangevuld, moeten ze bovendien voldoende lang worden ingenomen. Ijzersupplementen moeten voldoen aan de ‘guidance level’ (de aanbevolen suppletienorm bovenop de inname via de voeding en die geen gastro-intestinale neveneffecten zal veroorzaken). In de UK is deze ‘guidance level’ momenteel bepaald op 17 mg/dag voor volwassenen.
Ijzersupplementen worden best nuchter ingenomen om interactie met bestanddelen uit de voeding, zoals fytaten, te vermijden. Het supplement innemen met een glas fruitsap, rijk aan vitamine C, is eveneens aan te raden (24).
Indien patiënten geen orale ijzertherapie verdragen of als deze therapie faalt, moet er worden overgegaan tot een intraveneuze toediening van ijzer. Dit wordt vaak onmiddellijk gestart bij patiënten met een overmatig chronisch bloedverlies, inflammatoire darmaandoeningen, een chronische nierinsufficiëntie of kanker (24).
Risicogroepen voor ijzerdeficiëntie
Personen met een verhoogde ijzerbehoefte, een groter ijzerverlies of een abnormale ijzerabsorptie lopen meer risico op een ijzerdeficiëntie.
Tijdens perioden van groei en ontwikkeling heeft ons lichaam meer ijzer nodig. Dat geldt dus onder meer voor kinderen, adolescenten, zwangere vrouwen en vrouwen tijdens de lactatie (17). Premenopauzale vrouwen hebben ook een verhoogd risico omdat het menstruele bloedverlies gepaard gaat met meer verlies aan ijzer (17). Hierbij moet men wel rekening houden met verschillende contraceptiemethoden die een verschillende invloed kunnen hebben op de intensiteit van de menstruatie. Het gebruik van orale hormonale anticonceptie verlaagt het bloedverlies tijdens de menstruatie. Vrouwen met een spiraaltje hebben de neiging om meer bloed te verliezen en lopen dus ook meer risico op een ijzerdeficiëntie (25).
Hiernaast kunnen ook verschillende pathologische condities een ijzerdeficiëntie veroorzaken, bijvoorbeeld malabsorptieve condities zoals coeliakie en de ziekte van Crohn, maar ook een H. Pylori-gastritis (17). Deze infectie gaat gepaard met een verstoorde zuurproductie wat de ijzerabsorptie zal beperken. Dit fenomeen vindt ook plaats na bariatrische chirurgie (zie ook verder) (13). Personen met gastro-intestinaal bloedverlies of kanker kunnen eveneens meer ijzer verliezen (17).
Een langdurig gebruik van bepaalde geneesmiddelen kan ook een ijzerdeficiëntie bevorderen. Geneesmiddelen die de zuursecretie in de maag beperken kunnen de absorptie van ijzer beïnvloeden. Een lage pH in de maag is immers noodzakelijk voor de opname van ijzer. Hiernaast kunnen zink- of mangaansupplementen voor de absorptie in competitie gaan met ijzer ter hoogte van DMT-1 (17).
Ten slotte hebben ook vegetariërs een verlaagde ijzerstatus. De oorzaak hiervan ligt in het feit dat zij geen vlees eten, een bron van haemijzer, en veel groenten en volkorengranen gebruiken die fytaten bevatten die de opname van non-haemijzer beperken (26). Dankzij de mogelijkheden om gevarieerd vegetarisch te eten in ontwikkelde landen zijn er bij deze groep echter nog geen nadelige gezondheidseffecten aangetoond. Uit een Belgische studie blijkt dat vegetariërs een voedingspatroon kunnen hebben dat de aanbevelingen haalt (27).
Gevolgen van te veel ijzer
Bij een te hoge ijzerbelasting zal ijzer zich opstapelen in verschillende organen, voornamelijk in het hart en in de endocriene klieren (1). Dit veroorzaakt een progressieve en irreversibele beschadiging van de organen, nog voor er klinische symptomen optreden (28). De klinische symptomen zijn verhoogde leverenzymen en leveraandoeningen, huidpigmentatie, hartvergroting met of zonder hartfalen of geleidingsstoornissen en impotentie bij mannen (29). Een te hoge ijzerbelasting kan het gevolg zijn van een verhoogde ijzerabsorptie door een haemochromatosis, chronische leveraandoeningen, Porphyria cutanea tarda en een ineffectieve erythropoëse.
Invloed van bariatrische chirurgie
De laatste jaren is de prevalentie van obesitas sterk gestegen. Zo ook de vraag naar bariatrische chirurgie. Momenteel is de meest uitgevoerde bariatrische ingreep een gastric bypass. Hierbij wordt een deel van de maag en het eerste deel van de dunne darm overbrugd. Na een gastric bypass ontwikkelt 20 tot 49 % van de patiënten een ijzerdeficiëntie (30,31). Dit kan worden verklaard door drie factoren: (1) als gevolg van de bypass van een deel van de maag vermindert de zuursecretie die noodzakelijk is voor de omzetting van Fe3+ naar de absorbeerbare vorm Fe2+; (2) het verkleinde intestinale absorptieoppervlak, in het bijzonder de bypass van het duodenum, die de voornaamste absorptieplaats is voor ijzer; (3) een lage tolerantie voor rood vlees omwille van de textuur wat op zich kan leiden tot braken (32). Omdat patiënten na een gastric bypass meer risico hebben op een ijzerdeficiëntie is het zeer belangrijk om deze patiënten aan te moedigen om voldoende ijzer in te nemen via de voeding. Daarnaast is een goede follow-up van deze patiënten onontbeerlijk. Alleen op die manier kan een ijzerdeficiëntie tijdig worden gediagnosticeerd en behandeld met ijzersupplementen (33).
- Hoge gezondheidsraad. Voedingsaanbevelingen voor België - Herziening 2009
- Miret S, Simpson RJ, McKie AT. Physiology and molecular biology of dietary iron absorption. Annu Rev Nutr 2003;23:283-301
- Lynch SR. Interaction of iron with other nutrients. Nutr Rev 1997 Apr;55(4):102-10
- Miller JL. Iron deficiency anemia: a common and curable disease. Cold Spring Harb Perspect Med 2013;3(7)
- Scientific Advisory Committee on Nutrition. Iron and Health. 2010, published by The Stationery Office, London, UK. 374p.
- De Vriese S, Huybrechts I, Moreau M, Van Oyen H. The Belgian Food Consumption Survey 1 - 2004: Report (Enquête de consommation alimentaire Belge 1 - 2004:Rapport), Report No. D/2006/2505/1 2006
- Huybrechts I, Lin Y, De KW, Matthys C, Harvey L, Meirhaeghe A, et al. Intake and dietary sources of haem and non-haem iron in Flemish preschoolers. Eur J Clin Nutr 2012 Jul;66(7):806-12
- Vandevijvere S, Michels N, Verstraete S, Ferrari M, Leclercq C, Cuenca-Garcia M, et al. Intake and dietary sources of haem and non-haem iron among European adolescents and their association with iron status and different lifestyle and socio-economic factors. Eur J Clin Nutr 2013 Jul;67(7):765-72
- Pynaert I, Matthys C, Bellemans M, De MM, De HS, De BG. Iron intake and dietary sources of iron in Flemish adolescents. Eur J Clin Nutr 2005 Jul;59(7):826-34
- Pynaert I, Delanghe J, Temmerman M, De HS. Iron intake in relation to diet and iron status of young adult women. Ann Nutr Metab 2007;51(2):172-81
- Stein J, Hartmann F, Dignass AU. Diagnosis and management of iron deficiency anemia in patients with IBD. Nat Rev Gastroenterol Hepatol 2010 Nov;7(11):599-610
- De Vriese S, Huybrechts I, Moreau M, Van Oyen H. The Belgian Food Consumption Survey 1 - 2004: Report (Enquête de consommation alimentaire Belge 1 - 2004:Rapport), Report No. D/2006/2505/16. 2006
- Evstatiev R, Gasche C. Iron sensing and signalling. Gut 2012 Jun;61(6):933-52
- Anderson GJ, Frazer DM, McLaren GD. Iron absorption and metabolism. Curr Opin Gastroenterol 2009 Mar;25(2):129-35
- Ganz T. Hepcidin, a key regulator of iron metabolism and mediator of anemia of inflammation. Blood 2003 Aug 1;102(3):783-8
- Nemeth E, Ganz T. Regulation of iron metabolism by hepcidin. Annu Rev Nutr 2006;26:323-42
- Clark SF. Iron deficiency anemia. Nutr Clin Pract 2008 Apr;23(2):128-41
- Causes and diagnosis of iron deficiency anemia in the adult; uptodate.com. Laatst geconsulteerd op 15/08/2013
- World Health Organization & Centers for Disease Control and Prevention (2005) Assessing the Iron Status of Populations. Report of a Joint World Health Organization/ Centers for Disease Control and Prevention Technical Consultation on the Assessment of Iron Status at the Population Level, Geneva, Switzerland, 6-8 April 2004. Geneva: WHO
- Vandevijvere S, Amsalkhir S, Van OH, Ines E, Moreno-Reyes R. Iron status and its determinants in a nationally representative sample of pregnant women. J Acad Nutr Diet 2013 May;113(5):659-66
- Baraka MA, Steurbaut S, Laubach M, Coomans D, Dupont AG. Iron status, iron supplementation and anemia in pregnancy: ethnic differences. J Matern Fetal Neonatal Med 2012 Aug;25(8):1305-10
- World Health Organization. Worldwide prevalence of anaemia 1993-2005 : WHO global database on anaemia / Edited by Bruno de Benoist, Erin McLean, Ines Egli and Mary Cogswell
- Heath AL, Skeaff CM, O'Brien SM, Williams SM, Gibson RS. Can dietary treatment of non-anemic iron deficiency improve iron status? J Am Coll Nutr 2001 Oct;20(5):477-84
- Treatment of the adult with iron deficiency anemia; uptodate.com. Laatst geconsulteerd op 15/08/2013.
- Milman N, Clausen J, Byg KE. Iron status in 268 Danish women aged 18-30 years: influence of menstruation, contraceptive method, and iron supplementation. Ann Hematol 1998 Jul;77(1-2):13-9
- Hunt JR. Bioavailability of iron, zinc, and other trace minerals from vegetarian diets. Am J Clin Nutr 2003 Sep;78(3 Suppl):633S-9S
- Deriemaeker P, Alewaeters K, Hebbelinck M, Lefevre J, Philippaerts R, Clarys P. Nutritional status of Flemish vegetarians compared with non-vegetarians: a matched samples study. Nutrients 2010 Jul;2(7):770-80
- Szalay F. [Hemochromatosis: one form of iron-overload diseases]. Orv Hetil 2013 Jul 1;154(29):1156-64.
- Clinical manifestations of hereditary hemochromatosis - uptodate.com. 2013
- Bordalo LA, Teixeira TF, Bressan J, Mourao DM. [Bariatric surgery: how and why to supplement]. Rev Assoc Med Bras 2011 Jan;57(1):113-20
- Brolin RE, Gorman JH, Gorman RC, Petschenik AJ, Bradley LJ, Kenler HA, et al. Are vitamin B12 and folate deficiency clinically important after roux-en-Y gastric bypass? J Gastrointest Surg 1998 Sep;2(5):436-42
- Ruz M, Carrasco F, Rojas P, Codoceo J, Inostroza J, Rebolledo A, et al. Iron absorption and iron status are reduced after Roux-en-Y gastric bypass. Am J Clin Nutr 2009 Sep;90(3):527-32
- Love AL, Billett HH. Obesity, bariatric surgery, and iron deficiency: true, true, true and related. Am J Hematol. 2008;83 (5):403–9
Belangenconflict
Geen.



